Endométriose : symptômes, traitements et accompagnements complémentaires pour soulager la douleur
L’endométriose touche près d’une femme sur dix, souvent en silence. Encore mal diagnostiquée, cette maladie chronique se manifeste par des règles douloureuses, des douleurs chroniques variées, une fatigue persistante, et parfois des troubles digestifs ou de fertilité. Origine, mécanismes, symptômes de l’endométriose, et surtout, traitements adaptés, on vous explique tout : de la médecine conventionnelle, à l’alimentation anti-inflammatoire et les pratiques complémentaires comme l’ostéopathie, le yoga ou encore la naturopathie. Car oui, il est possible de mieux vivre avec l’endométriose, à condition de trouver les solutions adaptées à son propre corps. Que vous soyez directement concernée ou que vous cherchiez à accompagner une proche, ce guide vous apportera des clés pour comprendre… et agir.
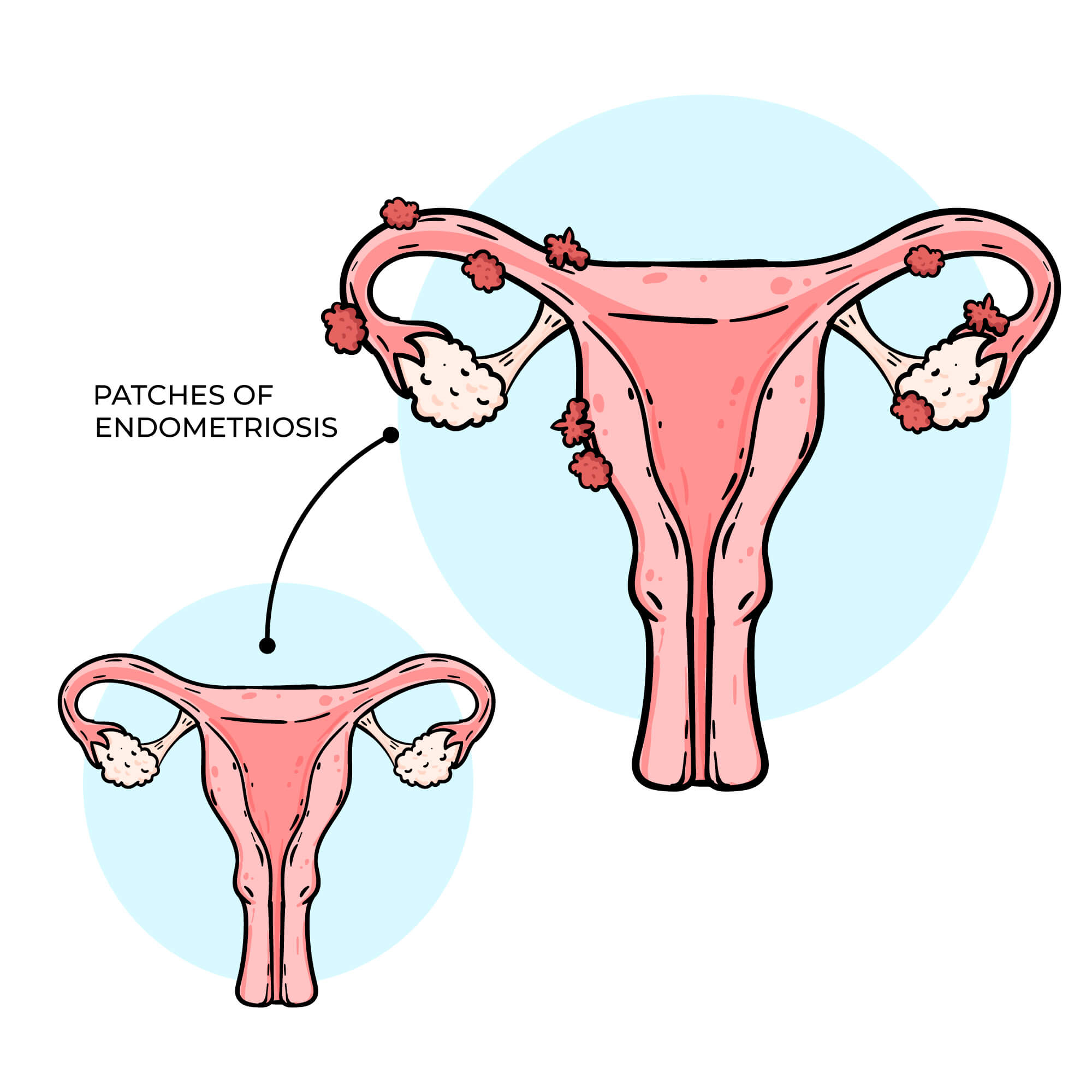
L’endométriose est une maladie gynécologique chronique et inflammatoire, caractérisée par la présence de tissu semblable à l’endomètre (la muqueuse qui tapisse l’intérieur de l’utérus) en dehors de la cavité utérine. L’endométriose peut ainsi s’implanter sur les ovaires, les trompes, la vessie, le rectum, le côlon, le vagin, voire plus rarement sur le diaphragme ou les poumons. On définit ainsi selon la localisation des lésions :
- L’endométriose superficielle : petites lésions visibles sur le péritoine (la membrane qui tapisse l’intérieur de l’abdomen)
- L’endométriose ovarienne : formation de kystes appelés endométriomes.
- L’endométriose profonde : infiltration des tissus au-delà de 5 mm de profondeur, souvent au niveau des ligaments utéro-sacrés, du rectum ou de la vessie.
- L’adénomyose : cas particulier où le tissu endométrial s’infiltre dans le muscle de l’utérus lui-même.
Ces lésions dites « endométriosiques » réagissent aux fluctuations hormonales du cycle menstruel, tout comme l’endomètre lui-même : elles s’épaississent dans un premier temps sous l’influence hormonale des ovaires, puis saignent pendant les règles.
Or, contrairement au tissu endométrial situé dans l’utérus, ces fragments n’ont aucun moyen naturel d’évacuation. De ce fait, ce saignement actif à l’intérieur de la cavité abdominale, ou alors des lésions en période de règles, sont souvent responsables de douleurs pelviennes aiguës. Avec le temps, ils entraînent de l’inflammation, des adhérences (accolement entre les parois des organes) qui peuvent muer ces douleurs en douleurs chroniques.
Selon la localisation et l’étendue des lésions, mais aussi en fonction de la susceptibilité de chacune, les manifestations varient.
La prévalence de l’endométriose est estimée à environ 10 % des femmes en âge de procréer, et jusqu’à 28% des femmes souffrant de douleurs pelviennes chroniques, soit près de 2 millions de femmes en France selon l’Inserm. Pourtant, il faut encore en moyenne 5 à 12 ans pour poser un diagnostic clair, et ce en raison de multiples facteurs.
- La variabilité clinique : les symptômes sont nombreux et variés.
- La sévérité des douleurs ne reflète pas l’étendue ou la gravité des lésions : ainsi des lésions peu étendues et superficielles peuvent être responsables de douleurs très intenses, et à l’inverse des lésions profondes et étendues peuvent ne pas provoquer de douleurs.
- Les moyens diagnostics à disposition sont principalement l’imagerie (échographie, IRM), hors ceux-ci sont surtout performant dans la détection des lésions profondes et ovariennes, mais beaucoup moins pour détecter l’endométriose superficielle, qui pourtant est la plus fréquente. Un test salivaire est toutefois disponible et devrait grandement améliorer le diagnostic dans les années à venir, mais son accès est pour le moment limité en raison de son coût élevé.
- La banalisation des règles douloureuses, et méconnaissance de la pathologie dans le parcours de soins, la limitation de l’accès à des spécialistes.
L’endométriose n’est pas une maladie rare, ni purement gynécologique. C’est une affection systémique, dont les effets peuvent impacter la fertilité, la qualité de vie, la sexualité, la digestion, le sommeil, et même la santé mentale. Il n’existe à ce jour aucun traitement de l’endométriose curatif, mais plusieurs approches (hormonales, chirurgicales, et pratiques complémentaires) peuvent être proposées pour soulager les douleurs et améliorer le quotidien.
Malgré des décennies de recherche, les causes exactes de l’endométriose restent encore partiellement élucidées. La médecine moderne a identifié plusieurs mécanismes pouvant contribuer à son développement, mais aucun ne suffit à lui seul à expliquer la maladie. Ce dont on est sûr aujourd’hui, c’est son origine multifactorielle : un croisement entre prédispositions génétiques, immunitaires, hormonales et environnementales.
La théorie la plus largement acceptée est celle du reflux menstruel : au moment des règles, une partie du sang contenant des cellules endométriales remonterait par les trompes jusque dans la cavité pelvienne, au lieu de s’évacuer par le vagin. Ces cellules pourraient alors s’implanter et se développer en dehors de l’utérus. Ce phénomène, cependant, se produirait chez 90 % des femmes, sans entraîner de maladie dans tous les cas.
Ce qui suggère que d’autres facteurs sont en cause. Parmi les hypothèses étudiées:
- Une réponse immunitaire anormale, empêchant l’élimination des cellules « perdues ».
- Un terrain génétique, avec des antécédents familiaux dans environ 50 % des cas (source : INCa).
- Un déséquilibre hormonal, notamment une hypersensibilité à l’œstrogène, hormone qui stimule la croissance des lésions.
- La théorie métaplasique : certaines cellules péritonéales se transformeraient spontanément en cellules de type endométrial.
- La théorie du repos embryonnaire ; les lésions proviendraient de cellules dérivées du canal de Müller ou de Wolff (structures embryonnaires précurseures de l’appareil génital)
- La migration par voie lymphatique ou sanguine, pouvant expliquer les localisations rares (poumons, diaphragme).
- Le rôle de l’environnement, notamment les perturbateurs endocriniens (phtalates, bisphénol A), suspectés de favoriser la maladie.
- Un lien avec le microbiote intestinal ou vaginal, dont l’altération favorise l’inflammation et la dysrégulation immunitaire.
- Une inflammation chronique qui favorise le développement des lésions et aggrave les douleurs.
- Le stress chronique, dont l’impact sur le système immunitaire et hormonal est aujourd’hui sérieusement considéré.
Le diagnostic de l’endométriose est encore, en 2026, un véritable parcours du combattant pour de nombreuses femmes. En moyenne, il faut 5 à 12 ans entre les premiers symptômes et un diagnostic clair (source : INSERM). Pourtant, plusieurs examens médicaux permettent aujourd’hui de détecter la maladie avec un bon niveau de fiabilité, à condition d’être réalisés par des professionnels formés à cette pathologie. Voici les principales méthodes reconnues scientifiquement pour diagnostiquer l’endométriose, ainsi que quelques pistes encore émergentes.
- L’interrogatoire clinique (consultation spécialisée): le médecin recueille les symptômes d’endométriose : règles douloureuses, douleurs pelviennes chroniques, douleurs pendant les rapports, troubles digestifs ou urinaires, infertilité, fatigue inexpliquée… Un professionnel formé saura reconnaître les signes d’alerte et orienter vers les bons examens. Ce n’est pas un outil de diagnostic au sens strict, mais le point de départ pour toute démarche sérieuse.
- L’échographie pelvienne (endométriose profonde et ovarienne): réalisée par voie endovaginale (ou abdominale chez les personnes vierges), cette échographie permet de visualiser les kystes ovariens (endométriomes) et parfois certaines lésions profondes. Cet examen est très utile s’il est réalisé par un radiologue ou un gynécologue spécialisé en endométriose. Sans cela, les lésions peuvent être facilement manquées. Ce n’est pas l’examen le plus sensible, mais il peut suffire à confirmer certains cas.
- L’IRM pelvienne (imagerie de référence): réalisée sans injection dans la plupart des cas, l’IRM pelvienne permet de visualiser les lésions profondes : nodules rétro-cervicaux, atteintes digestives ou urinaires, endométriomes… C’est aujourd’hui l’examen de référence, non invasif, pour cartographier précisément les lésions. Il doit être interprété par un radiologue spécialisé en endométriose pour éviter les faux négatifs. Excellent outil dans un centre expert. Elle n’est cependant pas très sensible concernant la détection des lésions superficielles.
- La cœlioscopie (exploration chirurgicale): cet acte chirurgical, réalisé sous anesthésie générale, consiste à insérer une caméra dans l’abdomen pour observer directement les lésions et, si besoin, les retirer. C’est longtemps resté le seul moyen de confirmer un diagnostic, mais il est désormais réservé aux cas complexes ou résistants au traitement médical. Il comporte des risques (même minimes), donc ne doit plus être systématique.
- Bilan d’infertilité et examens associés: en cas de difficulté à concevoir, un bilan d’infertilité peut orienter vers un diagnostic d’endométriose. Des examens hormonaux, hystérosalpingographie ou échographies spécialisées peuvent mettre en lumière des anomalies. L’infertilité est souvent une porte d’entrée vers le diagnostic, mais elle ne doit pas être le seul critère de suspicion. Ce bilan est utile chez les femmes ayant un projet de grossesse.
- Méthodes d’identification encore non validées, mais en émergence: Certaines approches sont aujourd’hui explorées, mais non encore intégrées dans les recommandations officielles :
- Biomarqueurs sanguins ou salivaires : le marqueur salivaire est fiable, mais des études en conditions réelles sont en cours pour le valider. Ce test s’appelle ENDOTEST.
- Analyse du microbiote vaginal ou intestinal : en recherche, pour comprendre les liens entre flore et inflammation.
- Outils numériques (applis de suivi des cycles) : certaines applications peuvent aider à identifier des schémas récurrents compatibles avec l’endométriose.
- Thermographie ou ostéopathie de repérage : non reconnues scientifiquement, mais parfois proposées par des praticiens formés à la détection de tensions chroniques.
L’endométriose peut se manifester de manières très différentes d’une personne à l’autre : elle n’a pas un visage unique. Ses symptômes peuvent être intenses ou discrets, constants ou cycliques, et très différents d’une femme à l’autre. Leur intensité ne sera pas non plus un indicateur de l’étendue de la maladie : certaines femmes ressentent des douleurs aiguës sans que les lésions ne soient profondes, quand d’autres ne ressentiront rien malgré des lésions graves, et n’apprendront qu’elles sont atteintes d’endométriose qu’en démarrant un parcours de procréation médicalement assistée. Il est donc essentiel de s’écouter, de ne pas minimiser ce que l’on ressent, et de consulter un professionnel formé. Le diagnostic ne se limite pas à une image ou un tableau type : il commence par la reconnaissance de ce que vous vivez.
Les symptômes courants:
- Règles douloureuses (dysménorrhée) : douleurs intenses au bas-ventre au moment des menstruations, souvent non soulagées par des antidouleurs classiques.
- Douleurs pelviennes chroniques : douleurs continues ou cycliques au niveau du bassin, même en dehors des règles.
- Rapports sexuels douloureux (dyspareunie) : douleurs pendant ou après les rapports, en particulier en profondeur.
- Troubles digestifs : ballonnements, constipation, diarrhée ou douleurs digestives pendant les règles.
- Fatigue chronique : un épuisement constant, souvent accentué pendant les menstruations.
- Troubles urinaires : douleurs à la miction, envies fréquentes d’uriner, ou traces de sang dans les urines (en cas d’atteinte vésicale).
- Infertilité ou difficultés à concevoir : l’endométriose est impliquée dans 30 à 40 % des cas d’infertilité féminine (source : INSERM).
Les Symptômes moins fréquents:
- Douleurs lombaires ou irradiant dans les jambes : dues à l’irritation de certains nerfs pelviens.
- Douleurs à l’ovulation : pic de douleurs au milieu du cycle, parfois très localisées.
- Saignements intermenstruels : pertes de sang en dehors des règles.
- Douleurs à la défécation ou lors de gaz : surtout en cas d’atteinte rectale.
- Tensions abdominales ou masse palpable : dues à la présence de kystes ou nodules.
Des symptômes plus rares:
- Migraines cycliques : certaines femmes souffrent de maux de tête intenses liés à leur cycle. Des recherches explorent le lien entre endométriose, inflammation et céphalées hormonales.
- Douleurs thoraciques ou à l’épaule : dans les formes rares d’endométriose diaphragmatique ou pulmonaire, des douleurs peuvent apparaître à la respiration ou pendant les règles.
- Nausées ou vomissements pendant les règles : non spécifiques, mais parfois présents.
- Douleurs neuropathiques : sensations de brûlure, fourmillements ou hypersensibilité dans le bas-ventre ou les jambes. Ce type de douleur, liée à l’irritation des nerfs, est aujourd’hui de plus en plus reconnu dans les formes profondes.
- Troubles de l’humeur ou anxiété cyclique : encore mal étudiés, mais souvent rapportés, notamment en lien avec la douleur chronique et la perturbation hormonale.
- Difficulté à digérer certains aliments : ce symptôme peut prêter à confusion avec d’autres troubles digestifs comme le SII (syndrome de l’intestin irritable). Il fait l’objet d’études récentes sur le lien entre microbiote, inflammation et endométriose.
- Hypersensibilité générale ou douleur diffuse : certaines femmes décrivent une sensibilité accrue au toucher ou à la douleur dans tout le corps
- Nodule douloureux de la paroi abdominale.
- Pneumothorax cataménial / hémoptysie: en cas d’endométriose thoracique, les femmes peuvent tousser du sang ou avoir un pneumothorax (décollement du poumon de la paroi thoracique) et avoir des difficultés respiratoires
L’endométriose est une maladie chronique, évolutive, dont on ne guérit malheureusement pas à ce jour. En revanche, de nombreuses options permettent d’en atténuer les douleurs, de ralentir la progression des lésions et d’améliorer la qualité de vie des personnes concernées. La stratégie thérapeutique dépend de nombreux facteurs : l’intensité des symptômes, le projet de grossesse, la localisation des lésions, l’âge de la patiente, et son vécu personnel. Il n’y a pas de solution universelle, mais une combinaison de traitements, souvent construite au fil du temps. Voici les traitements validés par la médecine, et ceux encore en cours d’évaluation, mais de plus en plus intégrés dans les parcours de soins.
Parmi les traitements médicamenteux, on peut avoir recours :
- Traitement hormonal :
Parmi les traitements prescrits par la médecine conventionnelle, on retrouve d’abord les traitements hormonaux. Ils ont pour but de mettre les ovaires au repos et de bloquer les cycles menstruels, afin de réduire l’activité des lésions d’endométriose. Ils se présentent sous forme de pilule contraceptive en continu, de stérilet hormonal ou d’injections (agonistes ou antagonistes de la GnRH). Ces traitements sont efficaces pour soulager les règles douloureuses, les douleurs pelviennes et digestives cycliques. Toutefois, ils peuvent provoquer des effets secondaires comme des bouffées de chaleur, une baisse de libido, des troubles de l’humeur ou une sécheresse vaginale. Dans certains cas, ils induisent une ménopause temporaire, parfois mal tolérée .
- Les antalgiques et anti-inflammatoires
Les antalgiques et anti-inflammatoires (paracétamol, ibuprofène, voire tramadol) sont souvent utilisés en première intention pour soulager les crises douloureuses. Ils sont utiles en complément, mais ne traitent pas la cause de la maladie. À long terme, leur usage répété peut entraîner des effets indésirables, notamment digestifs ou rénaux.
- Antispasmodiques et laxatifs :
En cas de troubles intestinaux (crampes, ballonnements…), on peu prescrire des antispasmodiques pour atténuer les symptômes. Des laxatifs pourront également aider en cas de constipation associée.
En dehors de ces traitements médicamenteux, d’autres accompagnement médicaux peuvent être proposés, selon les situations des patientes.
- La chirurgie
Elle peut être proposée, lorsque les douleurs sont très intenses, que les traitements médicaux échouent, ou qu’un bilan de fertilité l’indique. Il s’agit le plus souvent d’une cœlioscopie : une intervention sous anesthésie générale, où l’on observe la cavité abdominale avec une caméra et, si besoin, on retire les lésions visibles. Cette option est utile pour libérer les adhérences, améliorer la fertilité, ou soulager les douleurs rebelles. Néanmoins, comme toute chirurgie, elle comporte des risques (infection, complications digestives, récidive possible), et doit être envisagée de manière réfléchie.
- Procréation médicalement assistée (PMA)
En cas d’infertilité avérée, un parcours de procréation médicalement assistée (PMA) peut être envisagé. La fécondation in vitro (FIV) est la technique la plus souvent proposée, parfois précédée d’une préservation de la fertilité si la maladie évolue rapidement. Ces parcours, encadrés médicalement, peuvent être éprouvants sur le plan physique et émotionnel.
- La kinésithérapie
Lorsqu’elle est spécialisée, elle peut soulager les douleurs liées à l’endométriose en agissant sur les tensions musculaires du bassin, les adhérences post-chirurgicales et la mobilité des organes pelviens. Par des techniques manuelles, des exercices de respiration, de gainage doux et un travail sur le périnée, elle améliore la posture, réduit les douleurs chroniques et favorise la détente profonde. Elle est particulièrement utile en complément d’un traitement médical, notamment en cas de dyspareunie, troubles digestifs ou douleurs lombaires associées. Un accompagnement sur mesure permet aussi de mieux connaître son corps et de reprendre confiance en soi.
Les Thérapies complémentaires pertinentes pour accompagner l’endométriose
L’endométriose ne se limite pas à un problème gynécologique : c’est une maladie systémique, chronique et inflammatoire, qui touche le corps et l’esprit. En tant que gynécologue côtoyant des patientes atteintes d’endométriose, je suis convaincue que les thérapies complémentaires, bien choisies et encadrées, peuvent soulager, apaiser, accompagner, sans se substituer à la médecine conventionnelle. Voici celles qui sont disponibles :
- Le yoga thérapeutique et la respiration
Le yoga, en particulier lorsqu’il est adapté aux douleurs pelviennes, est une approche précieuse. Il agit sur plusieurs plans : il détend les muscles du bas ventre, améliore la posture, stimule la digestion, et surtout, régule le système nerveux autonome. De nombreuses patientes souffrent de douleurs cycliques accentuées par le stress, l’anxiété ou la fatigue. Des pratiques comme le yin yoga, le restorative yoga, ou encore le yoga hormonal, sont particulièrement indiquées.
- La naturopathie et la phytothérapie
La naturopathie, repose sur des outils comme l’alimentation, les plantes médicinales, l’aromathérapie ou la micronutrition pour soutenir l’organisme. Actuellement, la naturopathie n’est pas reconnue par la communauté médicale comme un traitement de première intention ou comme une alternative validée aux traitements médicaux ou chirurgicaux de l’endométriose. Cependant certaines études (de faible niveau de preuve) montrent que certains extraits de plantes comme le curcuma, le resvératrol, les polyphénols, et les régimes alimentaires riches en antioxydants ou an acides gras polyinsaturés peuvent exercer des effets anti inflammatoires modérés, avec une réduction modérée des symptômes. Des laboratoires sérieux comme l’INSERM étudient de plus en plus ces approches naturelles, notamment dans la gestion de l’inflammation chronique. Attention cependant : toutes les plantes ne sont pas sans risque, surtout si un traitement hormonal est en cours. En pratique, la naturopathie peut être envisagée comme un soutien complémentaire, notamment pour les personnes qui souhaitent une approche plus naturelle ou qui ne peuvent pas suivre certains traitements hormonaux. Il est important d’en parler avec votre équipe médicale afin d’assurer une prise en charge coordonnée et sécurisée, en tenant compte des éventuelles interactions entre plantes, compléments et médicaments.
- L’ostéopathie viscérale et pelvienne
L’ostéopathie agit par des manipulations douces pour améliorer la mobilité des tissus (utérus, ligaments, intestins, périnée) et diminuer les tensions. Elle peut être proposée en complément d’un suivi médical. Certaines patientes y trouvent un meilleur confort, une détente et une réduction des douleurs pelviennes chroniques.
Les recommandations des sociétés savantes soulignent que l’ostéopathie n’est pas encore intégrée dans les protocoles standards, faute d’études contrôlées de grande envergure prouvant son efficacité. Les études sur le sujet sont cependant émergentes : une étude pilote récente (MOVENDOP) a évalué l’impact de mobilisations abdominales ostéopathiques chez des patientes opérées pour endométriose infiltrante. Cette étude randomisée a montré que des séances précoces et répétées d’ostéopathie viscérale, associées à l’auto-mobilisation abdominale, pourraient améliorer la qualité de vie à un an, ainsi que des paramètres secondaires tels que la fonction sexuelle, les symptômes urinaires et la flexibilité abdominale.
En pratique, l’ostéopathie peut s’intégrer dans une prise en charge globale, aux côtés des autres soins, en accord avec votre médecin ou votre équipe de suivi. Cette coordination permet d’assurer une démarche sécurisée, cohérente et adaptée à chaque situation
- L’acupuncture et la médecine traditionnelle chinoise
L’acupuncture, reconnue par l’OMS, est utilisée dans plusieurs pays pour soulager les douleurs menstruelles, les troubles du cycle, ou les troubles digestifs. Les aiguilles stimulent des points précis liés aux organes du petit bassin, et peuvent contribuer à améliorer la circulation, détendre les muscles, et rééquilibrer les fonctions hormonales selon la lecture énergétique chinoise. Elle peut être utilisée en complément pour soulager les douleurs (en particulier les dysménorrhées), notamment chez les patientes en échec ou intolérantes aux traitements hormonaux, mais ne doit évidemment pas remplacer les traitements de première intention. Malgré ce que certains peuvent s’imaginer, cette pratique est indolore, voire même très reposante.
- La sophrologie, l’hypnose et les approches psycho-corporelles
Face à la douleur chronique, le mental est souvent mis à rude épreuve. La sophrologie ou l’hypnose médicale sont des outils aidant à reprendre le contrôle sur son corps, mieux gérer la douleur, réduire l’anxiété et améliorer le sommeil. L’étude EndoMind 2020 a montré que plus de 40 % des patientes atteintes d’endométriose présentent des troubles anxieux ou dépressifs liés à la douleur. Ces approches permettent de restaurer une forme de sécurité intérieure et de mieux vivre les crises.
- L’alimentation anti-inflammatoire
Ce n’est pas une thérapie à proprement parler, mais une approche complémentaire clé. L’inflammation joue un rôle central dans l’endométriose. Réduire les aliments pro-inflammatoires (sucre raffiné, produits ultra-transformés, excès de gluten ou de lactose), et favoriser les aliments riches en antioxydants, oméga-3, fibres et probiotiques peut réellement améliorer le confort digestif et les douleurs. De nombreuses patientes constatent une amélioration après quelques semaines de rééquilibrage alimentaire, à condition d’être accompagnées pour éviter les carences.
Certaines approches, encore peu médiatisées, montrent un potentiel intéressant. Par exemple :
- La réflexologie plantaire, qui stimule des zones réflexes liées au système reproducteur.
- Le chi nei tsang, massage abdominal issu de la médecine taoïste, qui agit sur les tensions viscérales et émotionnelles.
- Le neurofeedback, pour réguler la perception de la douleur chronique.
- Ou encore la balnéothérapie, particulièrement utile après chirurgie ou en période de crise.
Même si la science ne les a pas encore toutes validées, des publications émergent dans des revues sérieuses (comme Evidence-Based Complementary and Alternative Medicine) pour étudier leur efficacité.
Toutes ces pratiques peuvent s’intégrer utilement à un parcours médical, mais jamais le remplacer. Il est essentiel de consulter des professionnels formés et reconnus dans leur discipline, vérifier l’absence de contre-indications (surtout si un traitement hormonal ou chirurgical est en cours), et toujours informer son médecin traitant de ce que l’on met en place.
L’endométriose est une maladie complexe, mais une approche globale, à la fois médicale et holistique, donne souvent les meilleurs résultats. Vous avez le droit d’explorer plusieurs pistes, et de choisir celles qui vous font du bien.
L’endométriose reste aujourd’hui une maladie dont on ne connaît pas la cause exacte, ce qui rend la prévention difficile. Toutefois, en tant que gynécologue, je suis convaincue qu’il existe des gestes simples, des réflexes à cultiver et une écoute de soi qui peuvent jouer un rôle important pour détecter la maladie plus tôt, éviter sa progression, et préserver sa qualité de vie. La prévention, ici, ne signifie pas empêcher la maladie d’apparaître, mais plutôt éviter qu’elle ne s’aggrave en silence.
- Ne jamais banaliser des douleurs intenses
Des règles douloureuses qui vous clouent au lit, des douleurs pelviennes chroniques, des troubles digestifs cycliques ou des douleurs pendant les rapports ne sont pas normaux. Ce sont des signaux d’alerte. Plus le diagnostic est posé tôt, plus la prise en charge est efficace. Écoutez votre corps. - Adopter une hygiène de vie anti-inflammatoire
Même si cela ne prévient pas directement la maladie, réduire l’inflammation chronique peut en limiter l’impact. Privilégier une alimentation équilibrée, riche en légumes, oméga-3, fibres et pauvre en sucres raffinés peut être bénéfique. Bouger régulièrement, dormir suffisamment, gérer le stress : tout cela contribue à créer un terrain moins favorable à l’inflammation. - Être attentive à son cycle dès l’adolescence
Informer les jeunes filles sur ce qu’est un cycle « normal » est une vraie mesure préventive. Plus on repère les irrégularités tôt, plus on peut poser un diagnostic sans attendre 10 ans. Parler des douleurs menstruelles ne doit plus être un tabou. - Agir sur le stress chronique
Le stress ne cause pas l’endométriose, mais il peut l’aggraver. Il déséquilibre le système immunitaire et hormonal, deux piliers impliqués dans la maladie. Intégrer des pratiques comme la respiration, la méditation, la marche ou l’écriture peut aider à réduire l’intensité des douleurs sur le long terme. - Ne pas hésiter à consulter un spécialiste
Tout médecin n’est pas formé à l’endométriose. Si les douleurs persistent malgré un traitement de base, ou si on vous dit que « c’est dans la tête », changez de regard médical. Il existe des centres experts en France, des gynécologues spécialisés, des sages-femmes formées. Vous avez le droit d’être entendue.
Prévenir l’endométriose passe avant tout par une culture de l’écoute de soi, du respect de son corps et d’un accompagnement adapté. On ne peut pas toujours éviter la maladie, mais on peut éviter qu’elle ne détruise la vie en silence. Informez, osez, explorez — vous n’êtes pas seules, et il existe aujourd’hui de nombreuses voies pour mieux vivre avec cette pathologie.
Sources:
-
As-Sanie S, Mackenzie SC, Morrison L, et al. Endometriosis: A Review. JAMA. 2025;334(1):64–78. doi:10.1001/jama.2025.2975
-
Czubak P, Herda K, Niewiadomska I, Putowski L, Łańcut M, Masłyk M. Understanding Endometriosis: A Broad Review of Its Causes, Management, and Impact. Int J Mol Sci. 2025 Sep 12;26(18):8878. doi: 10.3390/ijms26188878. PMID: 41009445; PMCID: PMC12469443.
-
Baușic AIG, Scurtu F, Manu A, Matasariu DR, Brătilă E. Gut Microbiota Dysbiosis in Endometriosis: A Potential Link to Inflammation and Disease Progression. Int J Mol Sci. 2025 May 27;26(11):5144. doi: 10.3390/ijms26115144. PMID: 40507956; PMCID: PMC12153989.
-
Yuanyue L, Dimei O, Ling L, Dongyan R, Xiaomei W. Association between endometriosis and gut microbiota: systematic review and meta-analysis. Front Microbiol. 2025 May 7;16:1552134. doi: 10.3389/fmicb.2025.1552134. PMID: 40400684; PMCID: PMC12092452.
-
Inserm
-
Ricci E et al., Nutrients, 2018
-
European Society of Human Reproduction and Embryology, Guideline: Endometriosis (2022)





